Низкотемпературная аргоновая плазма (НТАП) применяется для лечения послеоперационных и длительно незаживающих ран. В частности, ее использование целесообразно в колопроктологии для лечения анальных трещин, свищей, парапроктитов, воспалений эпителиального копчикового хода.
Сложность лечения ран после данного вида операции заключается в длительных сроках заживления и длительному болевому синдрому у пациентов. В первую очередь это связано с постоянным обсеменением кишечной микрофлорой раневой поверхности, что приводит к воспалению тканей анального канала и перианальной области. В то же время рельеф раневой поверхности затрудняет фиксацию перевязочных материалов, делая их применение малоэффективными.
Таким образом возрастает актуальность применения физических методов лечения ран. Благодаря своим бактерицидным свойствам и регенеративному воздействию на мягкие ткани низкотемпературная аргоновая плазма позволяет ускорить процесс заживления ран перианальной области, а также уменьшить болевой синдром и улучшить качество жизни пациентов.
Результаты исследования
Характеристика клинических наблюдений
Основная группа включила 50 пациентов в возрасте от 24 до 69 лет (медиана – 46 лет).
Контрольная группа – 51 пациент в возрасте от 27 до 72 лет.
Статистически значимых отличий между группами выявлено не было.
При оценке жалоб больных отмечено, что всех пациентов беспокоило увеличение наружных и выпадение внутренних геморроидальных узлов с отсутствием эффекта от ручного вправления.
Методика обработки послеоперационной раны воздействием НТАП
- Ежедневно пациентам, включенным в исследование, проводились перевязки послеоперационных ран с забором материала для микробиологического и цитологического исследований.
- Сеанс низкотемпературной аргоновой плазмы применялся только пациентам основной группы.
- В зависимости от фазы раневого процесса расстояние от сопла плазмотрона до раневой поверхности было различным. В 1-ю фазу раневого процесса применялось воздействие НТАП с расстояния 15 см, тогда как во 2-ю и 3-ю фазы – с 25 см.
- Процедура проводилась в течение 4 минут, результатом которой являлось состояние осушенной раневой поверхности с характерным матовым блеском, что свидетельствовало об образовании дегидратационной пленки. Во время процедуры и после нее не было отмечено никаких аллергических и токсических реакций.
- После применения НТАП у пациентов основной группы повторно брался микробиологический посев из раны.
- Перевязка больных основной и контрольной группы завершалась наложением стерильной марлевой повязки с водорастворимой мазью.
Клиническая оценка заживления ран после операции
- На 2-й день после оперативного вмешательства состояние ран у пациентов основной и контрольной группы было схожим. В области ранения отмечались признаки воспаления (гиперемия краев раны, отек тканей) и наличие некротизированных тканей.
- На 8-й день после операции у 32 (64%) пациентов основной группы были отмечены участки грануляционной ткани, что свидетельствует о переходе во вторую фазу заживления раны. В контрольной группе грануляция отмечена у 10 (20%) больных. Вместе с тем, у пациентов основной группы налет фибрина в области послеоперационных ран отмечен у 16 (32%) пациентов, в то время как в контрольной группе наложения фибрины встречались чаще, у 40 (78%) больных.
- На 14-й день после операции полное очищение раны от фибрина и преобладание грануляционной ткани отмечалось у 38 (76%) больных основной группы. В это же время только у 18 (35%) пациентов контрольной группы раны были в аналогичном состоянии.
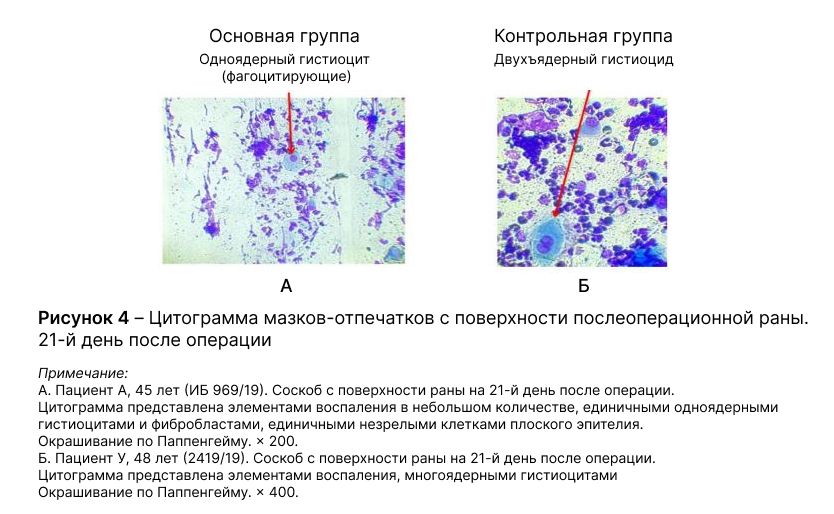
- К 21-му дню у всех 50 больных (100%) основной группы констатировано полное отсутствие фибрина и наличие грануляционной ткани в послеоперационной ране. В контрольной группе подобные проявления раневого процесса отмечены у 45 (88%) пациентов.
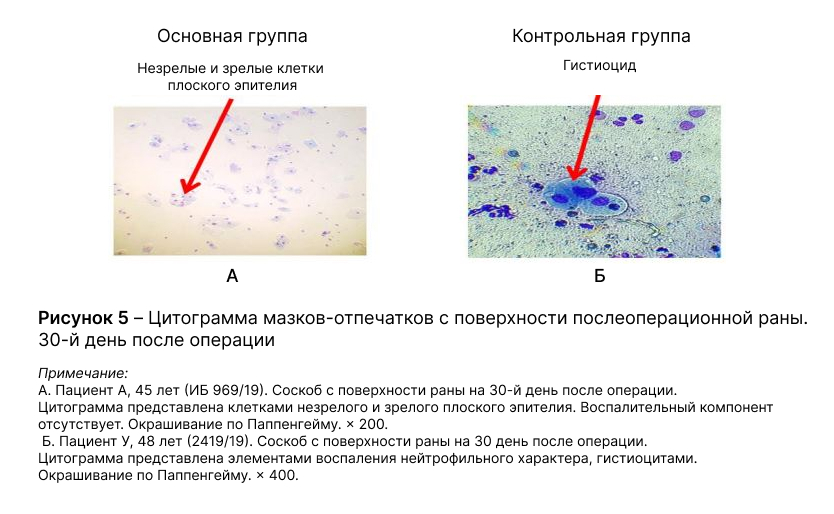
- На 30-й день после геморроидэктомии полная эпителизация раны наступила у 38 (76%) больных основной группы, тогда как у пациентов контрольной группы лишь у 19 (37%).
Сравнительная оценка динамики заживления послеоперационных ран
|
|
Основная группа |
Контрольная группа |
P |
|
2 день, см2 |
2,2 (1,94; 2,45) |
2,2 (1,90; 2,33) |
0,49 |
|
8 день, см2 |
1,81 (1,57; 1,96) |
1,78 (1,55; 1,93) |
0,2 |
|
14 день, см2 |
1,32 (1,07; 1,5) |
1,42 (1,16; 1,51) |
0,92 |
|
21 день, см2 |
0,63 (0,36; 0,87) |
0,86 (0,71; 1,15) |
0,2 |
|
30 день, см2 |
0 (0; 0) |
0,31 (0; 0,55) |
0,27 |
- На 2-й день после операции общая площадь послеоперационных ран была сопоставима в обеих группах, и медиана (Q1–Q3) составляла 2,2 (1,94; 2,45) см2 у больных основной группы и 2,2 (1,90; 2,33) см2 у пациентов контрольной группы, (р = 0,49).
- К 14-му дню после операции отмечается тенденция к более значимому уменьшению площади ран у больных основной группы.
- На 30-й день у большинства пациентов основной группы произошло полное заживление ран, и медиана их площади (Q1–Q3) составляла 0 (0; 0) см2, тогда как у больных контрольной группы – 0,31 (0; 0,55) см2, (р = 0,27).
|
|
Основная группа |
Контрольная группа |
P |
|
2-8 дни, см2/сутки |
0,07 (0,04; 0,09) |
0,07 (0,03; 0,09) |
0,51 |
|
8-14 дни, см2/сутки |
0,09 (0,05; 0,11) |
0,07 (0,04; 0,09) |
0,02 |
|
14-21 дни, см2/сутки |
0,09 (0,06; 0,12) |
0,06 (0,04; 0,09) |
0,001 |
|
21-30 дни, см2/сутки |
0,06 (0,04; 0,08) |
0,06 (0,04; 0,09) |
0,51 |
Сравнительная оценка заживления раны на основании цитологических исследований
- С 2-го по 8-й день после операции цитологические исследования мазков-отпечатков с поверхности раны у всех пациентов обеих групп были схожи. На 2-й день были обнаружены элементы крови, единичные лейкоциты, аморфные массы, скудная кокковая флора.
- В исследованиях на 8-й день у всех пациентов преобладали нити фибрина, элементы крови, умеренное число элементов воспаления нейтрофильного характера (сегментоядерные лейкоциты 90%, лимфоциты 5%, макрофаги 5%). Данная цитологическая картина соответствовала 1-й фазе заживления раны.
- На 14-й день после оперативного вмешательства темпы заживления послеоперационных ран в основной группе начинают существенно опережать подобные процессы в контрольной группе. Так в мазках-отпечатках с раневой поверхности у 47 (94%) пациентов основной группы преобладали клетки гистиоцитов и фибробластов, что говорит о более ускоренном переходе процесса заживления во вторую фазу раневого процесса, в то же время среди больных контрольной группы подобные явления выявлены только у 28 (55%) пациентов, р = 0,001.
- На 21-й день после операции у подавляющего числа больных, 47 (94%), основной группы процесс заживления перешел в 3-ю фазу раневого процесса, о чем свидетельствует появление в мазках-отпечатках наряду с гистиоцитами и фибробластами также и клеток незрелого плоского эпителия. А среди больных контрольной группы эти явления отмечены значительно реже, только в 28 (55%) случаях, р = 0,001.
- На 30-й день после операции в мазках-отпечатках с раневой поверхности у 38 (76%) пациентов основной группы определялись клетки незрелого и зрелого плоского эпителия, а также полностью отсутствовали признаки воспаления, что указывает на полное заживление раны. Только у 19 (37%) больных контрольной группы согласно цитологическому исследованию также отмечено заживление послеоперационной раны, р = 0,001.
Микробиологическое исследование материала из послеоперационных ран
По результатам проведенного микробиологического исследования было доказано, что НТАП обладает бактерицидным и бактериостатическим действием, что подтверждается как снижением частоты встречаемости микроорганизмов, так и снижением их титра.
|
День |
E.сoli |
Enterococcus faecalis |
Klebsiella pneumoniae |
Pseudomanonas aeruginosa |
Staphylococcus epidermidis hem+ |
|
2 день, до применения НТАП |
29 (58,0%), 10*6,6 КОЕ |
6 (12,0%), 10*6,3 КОЕ |
2 (4,0%), 10*7,0 КОЕ |
1 (2,0%), 10*7,0 КОЕ |
2 (4,0%), 10*4 КОЕ |
|
2 день, после применения НТАП |
18 (36%), 10*6,0 КОЕ |
6 (12%), 10*5,8 КОЕ |
Не выявлено |
Не выявлено |
2 (4%), 10*6,2 КОЕ |
|
8 день, до применения НТАП |
10*6,8 КОЕ |
Не выявлено |
2 (4,0%), 10*8,0 КОЕ |
Не выявлено |
1 (2,0%), 10*7,0 КОЕ |
|
8 день, после обработки НТАП |
39 (78,0%), 10*6,0 КОЕ |
1 (2,0%), 10*4,0 КОЕ |
Не выявлено |
Не выявлено |
1 (2,0%), 10*4,0 КОЕ |
|
30 день, до применения НТАП |
8 (16,0%), 10*4,6 КОЕ |
3 (6,0%), 10*4,6 КОЕ |
Не выявлено |
Не выявлено |
1 (2,0%), 10*7,0 КОЕ |
|
30 день, после применения НТАП |
7 (14%), 10*4,0 КОЕ |
3 (6%), 10*6,7 КОЕ |
Не выявлено |
Не выявлено |
Не выявлено |
|
День |
E.сoli |
Enterococcus faecalis |
Klebsiella pneumoniae |
Pseudomanonas aeruginosa |
Staphylococcus epidermidis hem+ |
|
2 день |
24 (47,0%), 10*7,0 КОЕ |
7 (14,0%), 10*6,0 КОЕ |
4 (8,0%), 10*8 КОЕ |
Не выявлено |
3 (6,0%), 10*5,5 КОЕ |
|
8 день |
38 (75,0%), 10*7,0 КОЕ |
4 (8,0%), 10*5,25 КОЕ |
4 (8,0%), 10*5,0 КОЕ |
Не выявлено |
Не выявлено |
|
30 день |
20 (39%), 10*7,0 КОЕ |
2 (4,0%), 10*5,5 КОЕ |
2 (4,0%), 10*6,0 КОЕ |
Не выявлено |
1 (2,0%), 10*6,0 КОЕ |
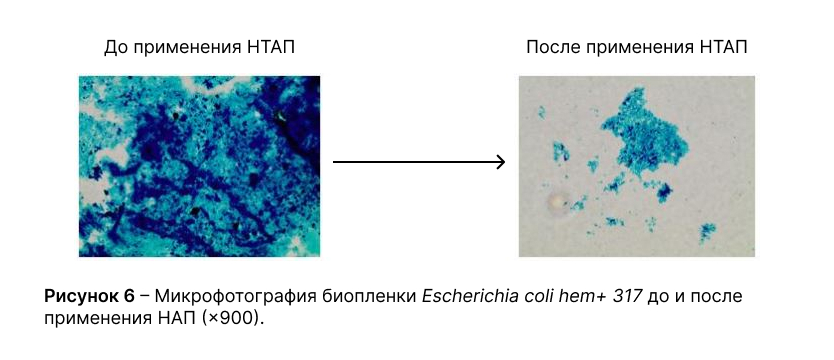
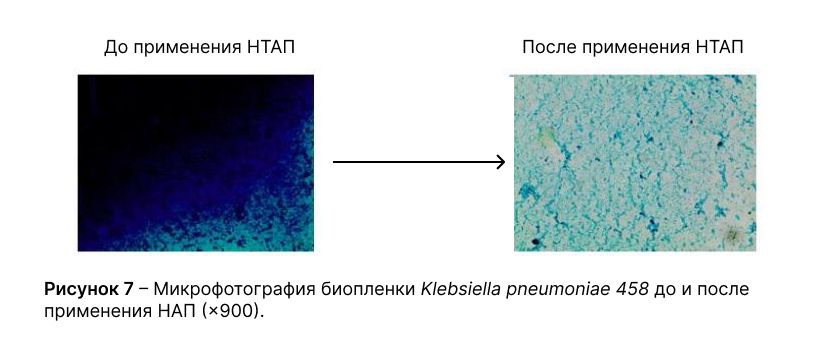
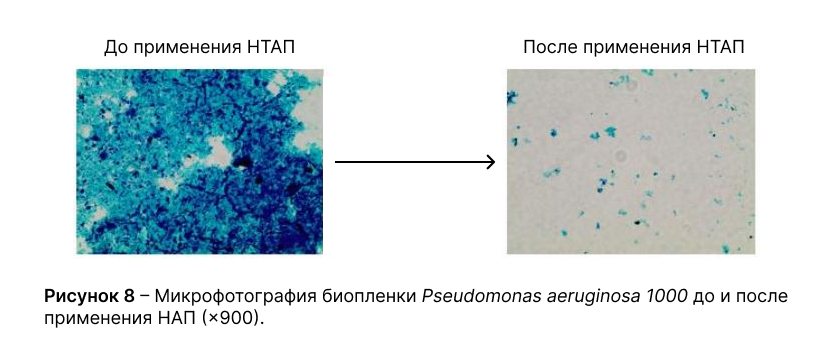
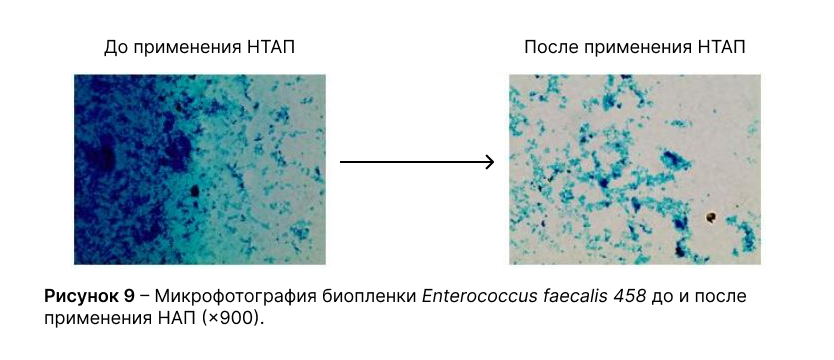
Применение низкотемпературной аргоновой плазмы на биопленки бактерий in vitro
Проведенные исследования в отношении микроорганизмовEscherichia coli 317, Klebsiella pneumoniae 458, Pseudomonas aeruginosa 1000, Enterococcus faecalis 458продемонстрировали выраженное ингибирующее и разрушительное действие НТАП на биопленки данных культур.
|
Ингибирующий фактор |
Степень формирования биопленки |
|||
|
Вид микроорганизма |
Escherichia coli 317 |
Klebsiella pneumoniae 458 |
Pseudomonas aeruginosa 1000 |
Enterococcus faecalis 458 |
|
Контроль |
3 |
3 |
3 |
3 |
|
НТАП |
1 |
1 |
< 1 |
2 |
После применения НТАПEscherichia coli 317, Klebsiella pneumoniae 458, Pseudomonas aeruginosa 1000были способны образовывать лишь отдельно расположенные участки биоплёнок небольших размеров, без формирования сплошного слоя плёнки, что соответствует I степени ингибирования.
Биопленки, образованныеEnterococcus faecalis 458, были более устойчивы к действию НТАП, микроорганизм образовывал отдельные интенсивно окрашенные фрагменты биоплёнки без формирования сплошного слоя, не покрывающие всю площадь стеклянного носителя, что соответствует II степени ингибирования.
В группе контроля все микроорганизмы образовывали крупные интенсивно окрашенные и связанные между собой фрагменты биоплёнки, размеры которых сопоставимы с размерами дефектов, что соответствует III степени ингибирования.
Помимо предотвращения формирования биопленки важно найти способ разрушить уже сформированные пленки микроорганизмов. Эффект разрушения биопленок уже сформированной клиническимиштаммами Escherichia coli 317, Klebsiella pneumoniae 458, Pseudomonas aeruginosa 1000, Enterococcus faecalis 458 был оценен при воздействии на них НТАП.
|
Ингибирующий фактор |
Степень формирования биопленки |
|||
|
Вид микроорганизма |
Escherichia coli 317 |
Klebsiella pneumoniae 458 |
Pseudomonas aeruginosa 1000 |
Enterococcus faecalis 458 |
|
Контроль |
3 |
3 |
3 |
3 |
|
НТАП |
2 |
2 |
< 1 |
1 |
Оценка уровня болевого синдрома
Важным компонентом в реабилитации пациентов после оперативного вмешательства является уровень болевого синдрома. На 2 день после операции выраженность болевого синдрома не отличалась между больными основной и контрольной группы. Однако уже на 3 день видно, что уровень болевого синдрома у пациентов основной группы меньше и составляет 4,5 (4; 5) балла, тогда как у больных контрольной группы — 5 баллов (4; 6), p = 0,02.
К 30-му дню после операции у 38 больных (76%) основной группы отсутствовал болевой синдром, тогда как у пациентов контрольной группы медиана уровня болевого синдрома составляла 1 (0; 2) балл.
По количеству обезболивающего препарата к 4-му дню после операции разница между группами была статистически значимой, и медиана (Q1–Q3) составляла 200 (200; 300) мг кетопрофена у больных основной группы и 300 (200; 300) мг – у пациентов контрольной группы, р = 0,04. Период временной нетрудоспособности, который был значительно короче у пациентов основной группы, медиана (Q1–Q3) составила 18 (13; 22) дней, тогда как у контрольной группы – 23 (19; 32) дня, р < 0,001.
Выводы исследования
НТАП способствует заживлению раны
НТАП снижает уровень болевого синдрома
Применение НТАП ускоряет заживление раны всех 3 фаз раневого процесса
Низкотемпературная аргоновая плазма обладает выраженным антибактериальным действием
Применение НТАП улучшает качество жизни пациентов
Источники:
- «Применение низкотемпературной аргоновой плазмы в лечении ран после открытой геморроидэктомии», Н.В. Туктагулов, НМИЦ колопроктологии им. А.Н. Рыжих
- «Применение низкотемпературной аргоновой плазмы в лечении ран после открытой геморроидэктомии», С. А. Фролов, А. М. Кузьминов, Д. В. Вышегородцев [и др.] // Колопроктология. – 2021. – Т. 20. – № 3(77). – С. 51–61.